POURQUOI A-T-ON DES VARICES ?
RAPPEL ANATOMIQUE
Il existe au niveau de chaque membre inférieur des veines principales, profondément situées au contact des os, accompagnées par les artères et les nerfs et qui constituent le réseau veineux profond, véritable autoroute par laquelle le sang usé remonte vers le cœur et les poumons pour s’oxygéner.
Il existe également un réseau veineux superficiel, fait essentiellement de 2 veines distinctes, que l’on peut assimiler à un réseau départemental :
- La veine saphène interne part du dos du pied, remonte à la face interne de la jambe et de la cuisse et au niveau de l’aine, se recourbe et rejoint la veine fémorale, c’est-à-dire le réseau veineux profond. Cette veine a elle- même de nombreuses branches qui la rejoignent sur tout son parcours, tels les affluents d’une rivière.
- La veine saphène externe part à la face postérieure de la cheville, remonte derrière le mollet, décrit au niveau du pli du genou une courbe et se jette dans les veines profondes. Là encore, des branches sur tout le parcours.
Les endroits où ces 2 veines rejoignent les veines profondes en s’incurvant pour plonger dans les tissus est un endroit stratégique appelé CROSSE et dont nous reparlerons au moment du traitement chirurgical.
LA CIRCULATION DU SANG VEINEUX
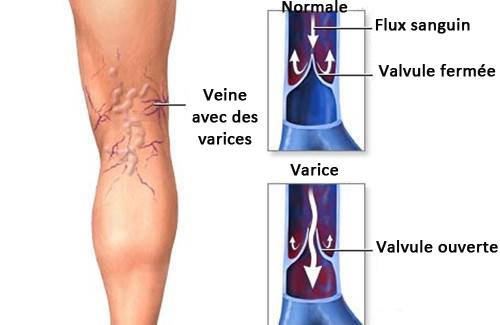
Elle se fait du pied vers l’aine puis vers le cœur. Les veines sont à paroi fine, flasque et la circulation est active lorsque le patient se met debout et marche car, en se contractant, les muscles des jambes et des cuisses, massent les veines et projettent le sang vers le haut. A l’arrêt, le sang ne retombe pas vers le pied, comme le voudrait l’attraction terrestre, car toutes les veines superficielles, comme profondes, sont pourvues de valvules anti-retour en « nid de pigeon » qui se gonflent et empêchent le sang de redescendre.
LES PATIENTS VARIQUEUX
Ces patients ont un problème de paroi veineuse. Celle-ci se dilate lentement et progressivement et de ce fait les valvules, très vite ne sont plus jointives, et un peu de sang redescend. Rapidement, le phénomène s’aggrave, les valvules « fuient », il existe un reflux sanguin, la veine jusqu’alors normale et qualifiée de continente, devient incontinente.
- Une par une, les valvules cèdent et le phénomène de reflux qui, au début se limitait à la crosse du vaisseau (à l’aine pour la saphène interne, au pli du genou pour la saphène externe) se propage sur toute la hauteur du membre.
- Le reflux peut ensuite se propager aux différentes branches des veines, souvent superficielles et apparaissent alors les varices, visibles à l’œil nu, de cuisse ou de jambe, qui peuvent parfois s’apparenter à de véritables « grappes de raisin » ou à des « cordons tortueux ».
Il faut ajouter que si l’on ne sait pas exactement pourquoi certaines personnes développent des varices, à une jambe ou aux deux, et d’autres pas, on connaît les facteurs favorisants de cette maladie :
- l’hérédité – il existe de véritables « familles de variqueux » , c’est inscrit dans les gênes…
- le sexe – les femmes en ont plus que les hommes du fait des grossesses et ce, pour 2 raisons : l’imprégnation hormonale de la gravidité modifie le tonus de la paroi veineuse et, en fin de grossesse l’utérus, du fait de sa taille, appuie sur le réseau veineux profond abdomino-pelvien et créée une sur-pression dans tout le réseau veineux profond et superficiel des deux membres
- le métier – on sait que la station debout prolongée (par exemple, les coiffeurs – coiffeuses), a fortiori près d’une source de chaleur (par exemple, les cuisiniers) ou que la station assise prolongée (par exemple, les chauffeurs de taxi) sont des facteurs aggravants
- le manque d’activité physique et sportive qui empêche la bonne « vidange » du réseau veineux (peu de contractions musculaires)
- enfin, autrefois les appartements chauffés par le sol étaient à éviter car toute la chaleur se concentrait jusqu’à 1 mètre du sol et favorisait le développement de la maladie. De gros progrès ont été faits dans l’habitat moderne.
SOUFFRE-T-ON DES VARICES ?
On peut parfaitement avoir d’énormes varices, et en dehors du désagrément esthétique, ne rien ressentir. Disons que les symptômes ne sont pas en rapport avec l’importance des dilatations, mais ils existent bien.
Quels sont-ils ?
- les lourdeurs des jambes, surtout en fin de journée avec l’impression d’avoir « les jambes qui pèsent des tonnes »
- le gonflement des chevilles, voire de jambes jusqu’au genou, là encore particulièrement perceptibles en fin de journée, ou lors de stations debout prolongées
- de crampes nocturnes, dues à la mauvaise vidange des veines pendant la journée, par manque d’exercice, le sang veineux venant véritablement « intoxiquer » les masses musculaires et provoquer des crampes
- ou encore, les « jambes sans repos » provoquant agitation nocturne et lever pour soulager ses membres inférieurs
- enfin, et ce n’est pas le moindre des signes, la gêne esthétique. Il est bien difficile de se mettre en short ou en maillot de bains quand on a de grosses varices à exhiber… Il s’agit là d’une des principales raisons qui conduisent les patients, et surtout les patientes, à consulter.
QUE RISQUE T-ON A GARDER SES VARICES ?
Les risques sont nombreux et conduisent pratiquement toujours à un traitement, voire très souvent à une intervention en urgence.
- les phlébites superficielles : les varices visibles, souvent véritables cordons au niveau des cuisses ou des jambes deviennent chauds, rouges, douloureux. En fait, à l’intérieur, le sang a cailloté, provoquant une réaction inflammatoire, douloureuse. Le risque est que le caillot progresse, des paquets variqueux jusque dans la veine saphène, puis jusqu’au niveau de la crosse menaçant alors le réseau veineux profond.
- Les troubles cutanés : le fer contenu dans le sang veineux, et donc stagnant en permanence dans les dilatations variqueuses, finit par se déposer au niveau de la peau. Apparaissent des tâches brunâtres, certes inesthétiques, mais souvent douloureuses. A terme, les tâches se rejoignent créant des plaques au niveau des chevilles, ou des pieds, parfois circulaires. C’est la dermite ocre, qualifiée de guêtre quand toute la cheville est prise.
- C’est sur cet épiderme abîmé, cartonné, que le moindre choc peut provoquer l’apparition d’une plaie, qui va vite se creuser, devenir douloureuse et dont la cicatrisation sera longue et difficile : l’ulcère variqueux
- Enfin, les hémorragies externes – le moindre choc sur un paquet variqueux peut provoquer un saignement très abondant, souvent aggravé par un garrot malencontreux et que, seul un pansement compressif bien fait peut arrêter.
Autant dire qu’il vaut mieux ne pas attendre toutes ces complications pour se traiter…
TRAITEMENT ET CHIRURGIE
QUI CONSULTER ?
Tout dépend du stade de la maladie, et donc de la négligence ou pas du patient, car le traitement n’est pas le même : il peut être purement médical, sclérothérapique ou chirurgical.
De toute façon, que l’on en souffre ou pas, mieux vaut consulter un médecin spécialiste angéiologue – phlébologue qualifié qui fera un bilan approprié et ciblé par patient et décidera ou non de confier le patient au chirurgien. Dans ce bilan, l’exploration écho-doppler est l’élément essentiel , étudiant avec précision :
- l’état du réseau veineux superficiel
- l’existence de reflux, la taille des veines
- et la présence de communication entre réseau veineux superficiel et profond par des veines dites « perforantes » (elles traversent les muscles et leurs enveloppes).
EN QUOI CONSISTE LE TRAITEMENT MÉDICAL ?
Il s’adresse aux patients, porteurs de varices (ou de petites varicosités), chez lesquels les veines saphènes restent continentes, et ne présentent donc pas ou peu de reflux.
Que va leur conseiller le spécialiste ?
- de mener une vie plus active, et surtout plus sportive (marche, natation, jogging sur sol souple, pratique du vélo). D’éviter les stations assises ou debout prolongées, le piétinement, les sources de chaleur (par exemple, les bains de soleil prolongés ou les bains très chauds). Ce sont les règles de base d’une bonne hygiène de vie. De même, et c’est bien évident, il faut avoir une alimentation équilibrée pour éviter de prendre du poids.
- Les phlébotoniques : les médicaments sont nombreux et variés, certains à base de plantes (vigne rouge). Ils peuvent être efficaces sur les lourdeurs de jambe, en cures prolongées et avec des doses suffisantes, mais on ne peut préjuger du résultat du traitement – certains patients sont soulagés, d’autres pas.
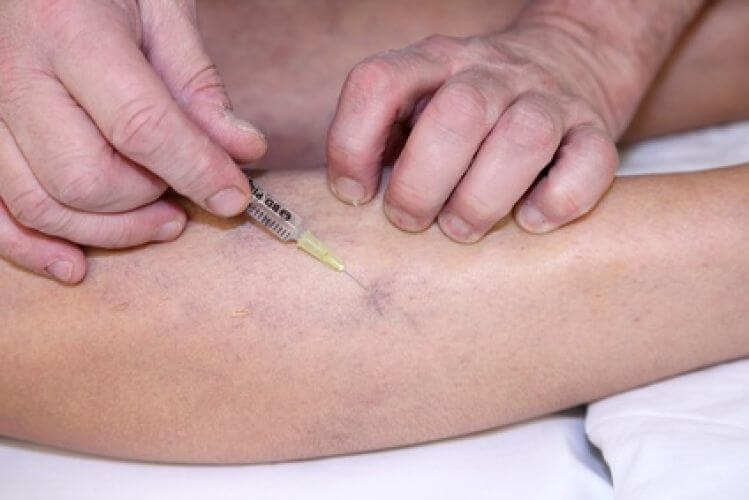
- La sclérose : elle consiste à l’aide de très fines aiguilles, à piquer dans les varices et à injecter un produit qui va irriter la paroi de la varice, provoquer un caillot et donc boucher la dilatation variqueuse qui va rapidement disparaître. Attention, cette sclérose doit être effectuée par un médecin qualifié. Elle est indiquée pour les varices peu importantes, mais également après un geste chirurgical pour faire disparaître les varices résiduelles.
- La contention élastique : c’est le port de collants, de bas remontant en haut des cuisses et auto-fixants, ou de bas-chaussettes remontant jusqu’au genou.
Ils sont indiqués lorsque les patients souffrent de lourdeurs, d’œdème des chevilles car ils luttent contre le reflux du fait de la pression exercée sur les tissus.
On les prescrit chez les patients non chirurgicaux, en particulier ceux qui ont des professions exposées (cf. facteurs favorisants), après un geste chirurgical pour reprendre plus facilement une activité professionnelle, ou encore chez les patients réfractaires à la chirurgie ou dont l’état ne permet pas l’intervention.
A l’heure actuelle, de très gros progrès ont été faits pour rendre la contention plus facile à mettre, plus agréable à porter et plus esthétique.
Il faut s’adresser aux pharmacies spécialisées, disposant de cabines d’essayage pour avoir les produits les mieux adaptés à son cas.
QUI OPÉRER ET QUELLE INTERVENTION RÉALISER ?
L’acte chirurgical s’adresse aux patients présentant des veines saphènes incontinentes avec reflux, souvent porteurs de varices sur les branches de jambe ou de cuisse.
Il faut de toute façon, quelle que soit l’intervention, respecter quelques règles essentielles :
- la chirurgie des varices doit être précédée par un bilan écho-doppler réalisé par un angéiologue qualifié, et que le patient apportera au chirurgien lors de la consultation pré-opératoire
- l’acte chirurgical doit être effectué par un chirurgien vasculaire qualifié, rompu à toutes les techniques chirurgicales actuelles. L’acte aura lieu dans un bloc opératoire en milieu chirurgical
- l’acte sera précédé par une cartographie pré-opératoire, véritable « carte Michelin » du réseau variqueux, dessinée à l’encre sur les jambes et les cuisses du patient, sous contrôle écho-doppler, par l’angéiologue traitant
- 80 à 85% des gestes chirurgicaux sur les varices sont maintenant faits en ambulatoire (hospitalisation de quelques heures), beaucoup sous anesthésie locale
- le chirurgien reverra le patient en post-opératoire pour suivre et contrôler sa cicatrisation puis le reconfiera à l’angéiologue-traitant qui assurera un suivi phlébologique au long cours tout à fait indispensable
- enfin, si les veines superficielles saines peuvent servir à faire des pontages au niveau du cœur ou des membres, jamais un chirurgien cardio-vasculaire ne se servira d’une veine variqueuse : il ne sert rien de la garder au cas où…
L’ÉVEINAGE PAR INVAGINATION
Cette technique consiste à enlever la veine variqueuse. Prenons l’exemple de la saphène interne :
- une incision est faite sous le genou ou au niveau de la cheville et permet de monter un guide dans la veine
- une incision est faite au niveau de l’aine : la crosse de la saphène est sectionnée au ras de la veine fémorale qui est refermée soigneusement, les branches sont liées
- le guide est récupéré et permet de mettre dans la veine un fil de Nylon que l’on amarre au vaisseau, au niveau de l’incision de l’aine. On tire ensuite doucement sur le fil par le bas et la veine « s’invagine » à l’intérieur d’elle-même et on la récupère au niveau de l’incision basse, retournée comme un bas ou une chaussette
- bien entendu, les branches de la veine résistent à la traction et on voit apparaître « une fronce » sur la peau. Une micro-incision permet alors de glisser un petit crochet (comme un crochet de dentellière), d’accrocher la branche, de l’extérioriser, de la ligaturer et de la couper avant de continuer
- ensuite les branches dilatées de la veine saphène, inesthétiques, au niveau de la jambe ou de la cuisse seront enlevées toujours suivant le même principe : micro-incisions, crochetage. Ce geste dit de PHLEBECTOMIE est guidé par le marquage pré-opératoire (cartographie) dont il faut encore signaler l’importance.
- La phlébectomie est parfois le seul geste réalisé à visée esthétique chez des patients présentant des branches variqueuses isolées et dilatées.
INSISTONS SUR :
- la nécessité absolue de l’écho-marquage ou cartographie pré-opératoire, guidant le geste opératoire, permettant de repérer les communications avec les veines profondes (veines dites perforantes), indispensable pour réaliser des incisions les plus petites possibles
- les incisions sont refermées par des surjets de fil intra-dermique, les micro-incisions par la simple pose de stéri-strips. Le résultat esthétique est un souci permanent
- l’hospitalisation ambulatoire, peu contraignante, permettant au patient de rentrer chez lui au bout de quelques heures, muni de recommandations écrites et d’ordonnances pour les soins post-opératoires. Rares sont les patients qui, le soir, prennent des calmants.
LES TECHNIQUES DE TRAITEMENT DES VARICES
elles permettent de traiter le reflux et l’incontinence de la saphène interne, par destruction de la paroi (LASER) ou coagulation thermique (V’NUS CLOSURE) en laissant la veine en place. Ceci est fait à l’aide d’une sonde montée doucement dans la saphène sous repérage radiologique.
Leurs avantages :
- pas d’hématome post-opératoire puisque la veine n’est pas enlevée, traitée sur place et une échographie faite dans les semaines qui suivent, montre une saphène réduite à un cordon puis disparue
- arrêt de travail post-opératoire minime. Pas de douleur post-opératoire
- intervention praticable sous anesthésie locale, en ambulatoire
Leurs inconvénients :
- le diamètre de la veine incontinente est parfois trop grand (supérieur à 10 mm) pour autoriser la technique ; le risque de récidive est alors élevé
- le geste thérapeutique sur la saphène ne dispense pas du geste complémentaire de phlébectomies sur les branches variqueuses. Il vaut mieux donc traiter les incontinences saphéniennes isolées
Le recul avec la technique V’NUS CLOSURE plus anciennement mise au point est supérieur à celui de la technique LASER mais les résultats à 5 ans sont identiques (90% de bons résultats).
Excellentes techniques dont les meilleures indications, si le patient peut en supporter le coût, sont à réserver aux patients ne désirant ou ne pouvant pas bénéficier d’un arrêt de travail post-opératoire.
RÉSULTATS
QUELLES SONT LES SUITES DU TRAITEMENT DES VARICES ?
Il y a un certain nombre de précautions à prendre
- Le patient sort avec une contention élastique à porter quelques jours après l’intervention, voire quelques semaines si son activité professionnelle est pénible.
- Il aura besoin de l’aide d’une infirmière à domicile pour changer les pansements et les stéri-strips mis sur les micro-incisions, mais également pour lui injecter quotidiennement une dose d’anticoagulant (mesure indispensable pour éviter tout risque de caillot en post-opératoire).
- Pendant les 8 jours qui suivent l’intervention, le patient doit éviter la station debout ou assise prolongée, les transports en commun, la pratique des sports et doit mener une vie certes normale, mais plutôt calme. Au bout de ce délai (ou dans les semaines qui suivent) il reverra son chirurgien pour vérifier la cicatrisation, le résultat esthétique et celui-ci le ré-orientera vers son angéiologue traitant pour l’avenir.
Tout ceci est consigné par écrit et remis au patient au moment de sa sortie.
Peut-on craindre des complications ?
Bien sûr, mais elles sont limitées et rares
- En premier lieu, un hématome au niveau du trajet de la saphène, ou au niveau d’un point de phlébectomie. L’application de froid, la contention, les massages avec une crème anti-inflammatoire en viennent rapidement à bout. Un appel téléphonique au chirurgien ou aux membres de son équipe permet toujours de dissiper toute inquiétude et de prescrire un traitement local adapté.
- En second lieu, peuvent survenir des douleurs jambières à type de brûlures, de picotements, ou si l’éveinage est descendu au niveau de la cheville, une zone de perte de sensibilité ou d’hypersensibilité localisée au niveau du coup de pied. Il s’agit là de névralgies par micro-traumastismes de petits filets nerveux et tout rentre progressivement dans l’ordre avec, là encore, un traitement local adapté.
- Quant aux infections de cicatrice (en particulier au niveau des aines) les procédures de préparation cutanée des patients les ont rendu exceptionnelles et facilement résolues par un traitement antibiotique.
QUAND CRAINDRE LA RÉCIDIVE ?
Opérer un patient de varices n’est pas le guérir, mais traiter ponctuellement la ou les saphènes malades. On a 2 saphènes (1 interne et 1 externe) par jambe et certains patients doivent être opérés successivement d’une jambe, puis de l’autre quelques années plus tard.
La récidive proprement dite survient au niveau de la saphène déjà opérée.
Elle a 3 causes :
- le manque de qualification du chirurgien ou l’absence d’écho-marquage (cartographie) pré-opératoire. La chirurgie des varices est maintenant l’affaire des chirurgiens vasculaires qualifiés qui respectent des procédures très strictes : c’est le garant d’un bon résultat
- l’absence de suivi post-opératoire : insistons encore sur la nécessité pour le patient opéré de voir régulièrement son angéiologue – phlébologue traitant (au moins une fois par an) ; celui-ci sclérosera les varices qui peuvent réapparaître
- dans de très rares cas, il existe des maladies veineuses très invalidantes, difficiles à contrôler malgré le respect des procédures et du suivi : cela ne représente que 1 patient sur 1000.