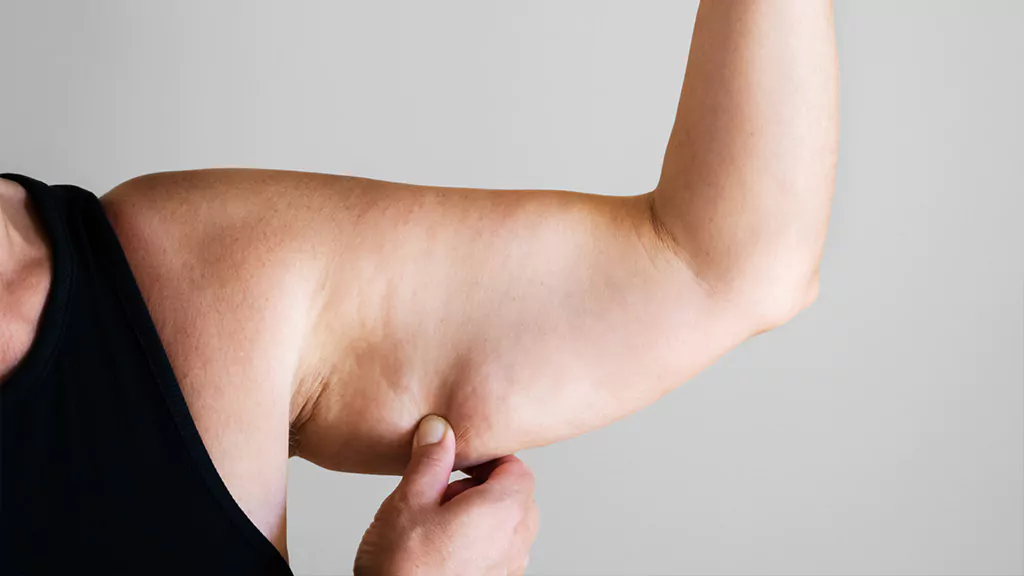
Une accumulation graisseuse douloureuse, souvent mal diagnostiquée. Des solutions médicales et chirurgicales modernes permettent aujourd’hui de retrouver confort et confiance.
- 11 % des femmes concernées par le lipœdème dans le monde
- 87 % de satisfaction après liposuccion spécialisée
- −60 % sur le coût des soins comparé à la France ou la Belgique
Qu’est-ce que le lipœdème des bras ?
Le lipœdème est une maladie chronique du tissu adipeux qui touche principalement les femmes. Contrairement à l’obésité classique, il est lié à une anomalie de la répartition du tissu graisseux — souvent concentré dans les bras, les cuisses ou les hanches — et résiste obstinément aux régimes alimentaires et à l’exercice physique.
Au niveau des bras, il se manifeste par un gonflement symétrique, douloureux au toucher, accompagné d’une sensibilité accrue et d’ecchymoses fréquentes. Ces signes sont souvent confondus avec de simples rondeurs ou une rétention d’eau, ce qui retarde malheureusement le diagnostic.
Un diagnostic précoce est essentiel pour éviter la progression vers un lymphœdème, une complication plus sévère qui réduit considérablement la qualité de vie.
Différence avec l’obésité
Dans l’obésité, la graisse est répartie sur tout le corps et diminue avec le régime. Dans le lipœdème, elle est localisée, insensible à l’alimentation, et coexiste souvent avec un poids normal dans le reste du corps.
Différence avec la rétention d’eau
La rétention d’eau (œdème) disparaît en surélevant le membre ou après une nuit de repos. Le lipœdème, lui, persiste indépendamment de ces mesures et s’aggrave progressivement avec le temps.
Importance du diagnostic précoce
Plus le diagnostic est posé tôt, plus les traitements conservateurs sont efficaces. Une prise en charge tardive nécessite souvent une intervention chirurgicale plus lourde et des séquelles plus difficiles à corriger.
Causes et facteurs aggravants
Hérédité
Le lipœdème est fortement lié à la génétique. Dans la majorité des cas, on retrouve des antécédents familiaux — mère, sœur ou tante présentant des symptômes similaires. Cette prédisposition héréditaire explique pourquoi la maladie est souvent présente dès la puberté et pourquoi elle touche exclusivement ou quasi exclusivement les femmes.
Hormones : puberté, grossesse, ménopause
Le lipœdème apparaît ou s’aggrave lors de phases hormonales clés : la puberté, la grossesse, la période post-partum et la ménopause. Les œstrogènes semblent jouer un rôle central dans le déclenchement et l’évolution de la maladie. Chaque bouleversement hormonal peut marquer une nouvelle étape dans la progression des symptômes.
Mode de vie et sédentarité
Bien que le mode de vie ne cause pas directement le lipœdème, la sédentarité et une alimentation pro-inflammatoire peuvent accélérer sa progression. À l’inverse, une activité physique régulière — notamment la natation, le vélo ou la marche — et une alimentation équilibrée contribuent à ralentir l’évolution et à améliorer le confort au quotidien.
Symptômes et diagnostic
Signes cliniques caractéristiques
- Gonflement symétrique des deux bras — disproportionné par rapport au reste du corps, les mains et les épaules restant fines.
- Douleurs et sensibilité accrue — la pression légère provoque des douleurs parfois intenses, même au simple contact des vêtements.
- Ecchymoses fréquentes — des hématomes apparaissent sans raison apparente ou après un choc minime, liés à la fragilité capillaire.
- Texture irrégulière de la peau — aspect bosselé comparable à une peau d’orange, avec des lobules graisseux perceptibles à la palpation.
- Résistance aux régimes — même en cas de perte de poids générale, les bras restent volumineux et douloureux.
- Lourdeur et fatigue des membres supérieurs — sensation de bras « lourds » en fin de journée ou après un effort physique.
Différences visibles sur les bras
Contrairement à une simple surcharge pondérale, le lipœdème des bras présente une disproportion nette entre le haut du bras et la main. La graisse s’accumule en colonne ou en manchon, créant un aspect « en lanterne » caractéristique. La peau peut présenter un relief nodulaire visible à l’œil nu dans les stades avancés.
Examens médicaux nécessaires au diagnostic
- Consultation spécialisée — un angiologue, chirurgien vasculaire ou lymphologue examine les symptômes et l’historique familial.
- Écho-Doppler vasculaire — évalue la circulation sanguine et écarte d’autres pathologies vasculaires.
- Lymphoscintigraphie — précise l’état du système lymphatique en cas de suspicion d’atteinte associée.
- Bilan biologique — écarte d’autres causes (hypothyroïdie, insuffisance rénale) et évalue l’état inflammatoire général.
- Classification par stades (1 à 3) — selon la sévérité des symptômes, pour orienter le choix du traitement le plus adapté.
Options de traitement
Thérapies conservatrices
Les thérapies conservatrices constituent la première ligne de traitement, notamment dans les stades précoces du lipœdème. Elles ne guérissent pas la maladie mais permettent de contrôler les symptômes, d’améliorer le confort quotidien et de ralentir la progression. Ces approches doivent être maintenues à vie pour rester efficaces.
- Drainage lymphatique manuel — réalisé par un kinésithérapeute spécialisé, il favorise la résorption des œdèmes et soulage les douleurs. Recommandé 3 à 5 fois par semaine en phase active.
- Port de manchons de compression médicale — adaptés sur mesure pour soutenir les tissus, limiter les gonflements et améliorer le retour lymphatique.
- Physiothérapie aquatique — la résistance de l’eau et la pression hydrostatique sont particulièrement efficaces pour limiter les douleurs.
- Alimentation anti-inflammatoire — réduction des sucres raffinés, des graisses saturées et des aliments ultra-transformés.
- Pressothérapie — compression pneumatique mécanique complémentaire au drainage manuel.
La Thérapie Décongestive Complète (TDC), combinant drainage, compression et exercice, permet une réduction de la douleur d’environ 70 % chez les patientes suivant scrupuleusement le protocole.
Chirurgie : liposuccion spécialisée pour le lipœdème des bras
La liposuccion spécialisée pour lipœdème est une technique chirurgicale adaptée qui diffère fondamentalement de la liposuccion esthétique classique. Elle vise non seulement à retirer les cellules graisseuses pathologiques, mais aussi à préserver le réseau lymphatique sous-jacent, condition essentielle pour éviter les complications post-opératoires.
Les techniques les plus utilisées :
- Liposuccion tumescente — infiltration d’un liquide anesthésiant avant l’aspiration, réduisant les saignements et facilitant le retrait de la graisse.
- WAL (Water-Assisted Liposuction) — utilisation d’un jet d’eau pulsé pour décoller les cellules graisseuses en douceur, préservant mieux les structures lymphatiques.
- Liposuccion laser — énergie laser pour liquéfier les amas graisseux avant aspiration, avec un effet raffermissant cutané associé.
Bénéfices attendus :
- Réduction significative et durable du volume des bras
- Diminution importante des douleurs et de la sensibilité chronique (95 % des patientes rapportent une amélioration)
- Amélioration de la mobilité et de la qualité de vie au quotidien
- Résultats permanents, les cellules adipeuses pathologiques étant définitivement supprimées
Résultats attendus et limites
Les résultats sont généralement très satisfaisants, avec un taux de satisfaction globale de 87 % sur 3 ans de suivi. Le résultat esthétique définitif est visible entre 3 et 6 mois après l’intervention, une fois les gonflements post-opératoires résorbés.
Limites importantes à connaître :
- La chirurgie n’est pas curative — la maladie sous-jacente persiste et une prise de poids importante peut réactiver les symptômes.
- Un suivi conservateur à long terme (drainage, compression) reste nécessaire pour maintenir les bénéfices.
- Le risque de complications majeures est inférieur à 5 % avec un chirurgien expérimenté.
Pourquoi la Tunisie est une destination de choix
La Tunisie s’est imposée comme l’une des destinations de référence en matière de chirurgie du lipœdème. Combinant expertise médicale de haut niveau, équipements modernes et coût optimisé, elle attire chaque année des milliers de patients venus de France, de Belgique, de Suisse et du Canada.
Expertise des chirurgiens spécialisés
Dr Youssef Gam — Chirurgie plastique & lipœdème
Spécialiste reconnu dans le traitement chirurgical du lipœdème, le Dr Gam cumule plus de 15 ans d’expérience dans la liposuccion spécialisée des membres supérieurs. Formé en Europe, il intègre les techniques les plus récentes (WAL, laser) dans sa pratique à Tunis et assure un suivi personnalisé de chaque patiente avant, pendant et après l’intervention.
Dr Rami Ben Salah — Angiologue & lymphologie
Expert en pathologies vasculaires et lymphatiques, le Dr Ben Salah assure le diagnostic précis et le suivi post-opératoire. Sa double compétence médicale et chirurgicale garantit une prise en charge globale et coordonnée du lipœdème, de l’évaluation initiale jusqu’à la consultation de contrôle à distance.
Équipements modernes et suivi post-opératoire
Les cliniques partenaires disposent de blocs opératoires aux normes européennes, de matériel de liposuccion WAL et laser de dernière génération, et d’une équipe paramédicale formée spécifiquement au lipœdème. Un suivi post-opératoire rigoureux est assuré sur place durant les premiers jours, puis à distance après le retour au pays.
Coût optimisé et confort du séjour
- Économies de 40 à 65 % par rapport aux tarifs pratiqués en France, en Belgique ou en Suisse
- Prise en charge dès l’aéroport et hébergement en résidence partenaire
- Traductions médicales et coordination administrative incluses
- Suivi post-retour par téléconsultation avec l’équipe médicale
Préparation et récupération
Ce qu’il faut savoir avant l’opération
Un bilan préopératoire complet est réalisé : prise de sang, ECG, écho-Doppler vasculaire. Il est recommandé d’arrêter le tabac au moins 4 semaines avant l’intervention et d’éviter les anti-inflammatoires (aspirine, ibuprofène) dans les 10 jours précédant la chirurgie. Des photos préopératoires standardisées sont prises pour objectiver les résultats.
Déroulement de l’intervention
L’intervention dure entre 2 et 4 heures selon le volume à traiter. Elle est réalisée sous anesthésie locale tumescente ou générale selon les préférences et l’indication. Une hospitalisation de 24 à 48 heures est prévue. Les bras sont immédiatement compressés avec des manchons adaptés en salle de réveil.
Convalescence et conseils post-opératoires
- Jours 1 à 3 — Repos, gonflements et ecchymoses normaux. Premiers soins de drainage lymphatique doux initié dès le 3e jour.
- Semaine 1 à 2 — Port des manchons de compression obligatoire 24h/24. Activités quotidiennes très légères autorisées. Pas de port de charges.
- Semaine 2 à 4 — Reprise professionnelle progressive possible (télétravail en premier). Drainage 2 à 3 fois par semaine. Les gonflements s’estompent visiblement.
- Mois 2 à 3 — Reprise du sport doux (marche, natation). Port des manchons uniquement en journée. Amélioration continue.
- Mois 3 à 6 — Résultat esthétique quasi définitif. Consultations de contrôle régulières.
Conseils essentiels à suivre :
- Porter les manchons de compression conformément aux prescriptions du chirurgien
- Effectuer régulièrement le drainage lymphatique chez un kinésithérapeute formé
- Éviter toute exposition solaire directe sur les bras pendant 3 mois
- Maintenir une alimentation anti-inflammatoire et bien s’hydrater
- Marcher dès le lendemain pour favoriser la circulation sanguine et lymphatique
- Contacter immédiatement l’équipe médicale en cas de fièvre, douleur intense ou rougeur localisée
Suivi à long terme
Le suivi post-opératoire comprend des consultations à 1 mois, 3 mois et 6 mois. À long terme, le maintien des bénéfices repose sur la pratique régulière du drainage lymphatique, le port de manchons lors d’efforts importants, une activité physique adaptée et une surveillance annuelle par un spécialiste.
Témoignages et résultats
Paroles de patientes
« Après des années de honte à cacher mes bras, j’ai enfin osé franchir le pas. L’équipe du Dr Gam a été extraordinairement à l’écoute. Six mois après, le résultat dépasse toutes mes espérances : plus de douleur, des bras proportionnés et une liberté de mouvement retrouvée. »
« J’avais consulté trois médecins en Belgique sans diagnostic clair. En Tunisie, le Dr Ben Salah a immédiatement identifié mon lipœdème de stade 2. La prise en charge a été rapide, professionnelle et le suivi post-opératoire irréprochable. »
« La récupération a demandé de la patience, mais chaque semaine je voyais une amélioration concrète. Les économies réalisées par rapport à la Suisse m’ont permis de financer un accompagnement lymphatique de qualité pendant six mois. Un investissement qui en vaut vraiment la peine. »
Photos avant / après
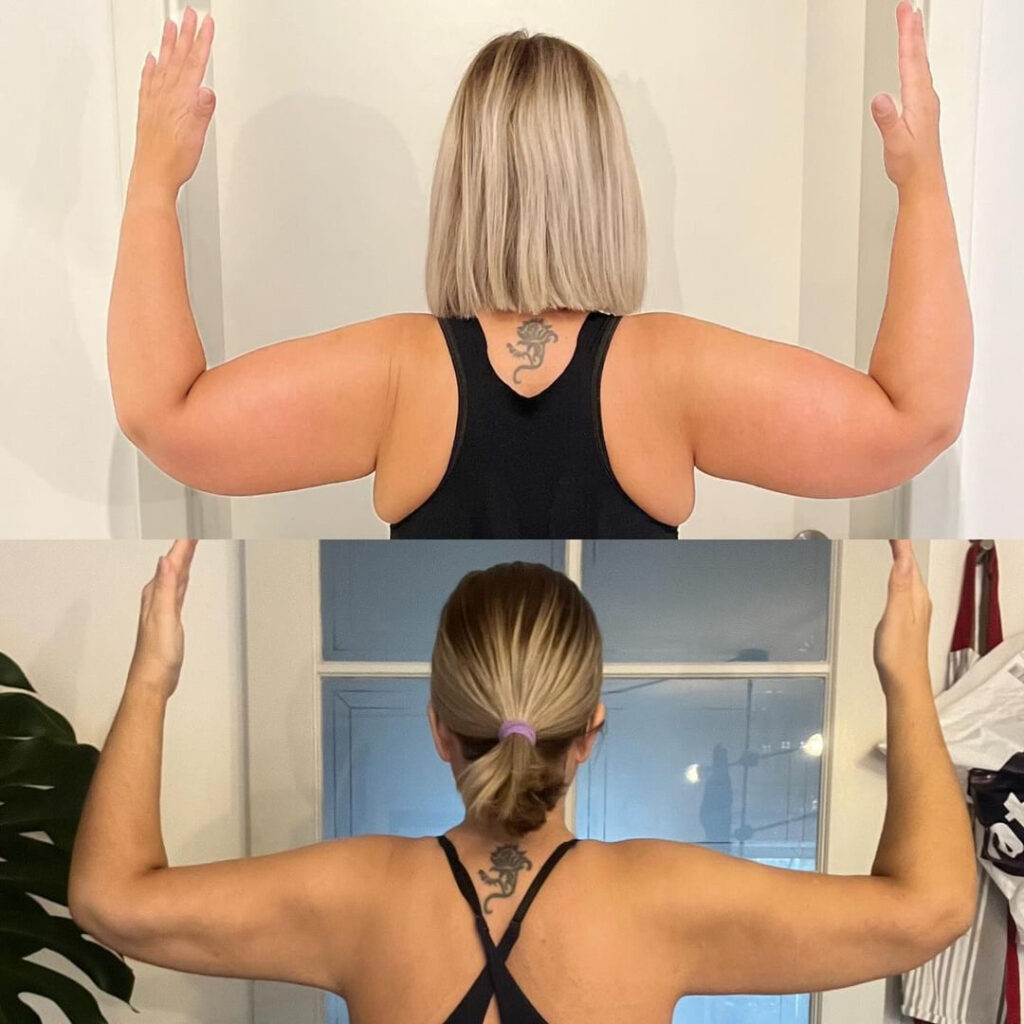
Des photos avant/après sont disponibles sur demande lors de la consultation, communiquées avec le consentement explicite des patientes. Les résultats présentés ont été observés 6 mois après l’intervention.
Questions fréquentes (FAQ)
Combien de temps dure la récupération après une liposuccion du lipœdème des bras ?
La convalescence varie selon chaque patiente et l’étendue de l’intervention. En général, les activités professionnelles légères peuvent être reprises au bout de 10 à 14 jours. La pratique sportive est autorisée progressivement après 6 semaines. Le résultat esthétique définitif est visible entre 3 et 6 mois, une fois les gonflements post-opératoires totalement résorbés.
La liposuccion du lipœdème des bras est-elle définitive ?
Les cellules graisseuses pathologiques retirées ne se régénèrent pas — les résultats sont donc durables. Cependant, la maladie sous-jacente persiste et une prise de poids importante peut entraîner une réactivation des symptômes. Un suivi conservateur à long terme (drainage, compression, hygiène de vie) reste indispensable pour maintenir les bénéfices de l’intervention.
Y a-t-il des effets secondaires ou des risques ?
Comme toute intervention chirurgicale, la liposuccion comporte des risques : hématomes, infections, asymétries ou irrégularités cutanées. Ces complications restent rares avec un chirurgien expérimenté (moins de 5 % de complications majeures). À court terme, des gonflements, des ecchymoses et une sensibilité accrue sont normaux et attendus. Des lésions lymphatiques sont possibles mais très rares lorsque la technique préserve le réseau lymphatique.
L’assurance maladie prend-elle en charge le traitement du lipœdème ?
En France, la prise en charge par la Sécurité sociale reste limitée. La chirurgie n’est généralement pas remboursée, encore considérée comme esthétique. Les thérapies conservatrices (kinésithérapie, manchons de compression prescrits) peuvent bénéficier d’un remboursement partiel. En Tunisie, les coûts globaux restent inférieurs même sans remboursement, ce qui explique l’attractivité de la destination.
Comment se déroule la consultation initiale à distance ?
La consultation initiale peut se faire en téléconsultation par vidéo. Il vous sera demandé de fournir des photos de qualité de vos bras sous différents angles, vos antécédents médicaux et les examens déjà réalisés. Le médecin pourra alors confirmer le diagnostic probable, évaluer le stade et proposer un plan de traitement adapté. Une consultation présentielle en Tunisie est ensuite organisée avant l’intervention.
Peut-on traiter les deux bras en une seule intervention ?
Oui, dans la majorité des cas, les deux bras sont traités lors de la même intervention chirurgicale. Cela présente l’avantage d’une récupération unique, d’une symétrie plus facile à obtenir et d’une réduction du coût global. La durée de l’intervention est alors de 3 à 4 heures selon le volume à traiter.
À partir de quel stade recommande-t-on la chirurgie ?
La chirurgie est généralement recommandée à partir du stade 2, lorsque les thérapies conservatrices ne suffisent plus à contrôler les symptômes ou lorsque les douleurs et le handicap fonctionnel deviennent significatifs. Au stade 1, une prise en charge conservatrice rigoureuse est d’abord tentée pendant 6 à 12 mois.
Prendre rendez-vous pour une consultation
Nos spécialistes sont disponibles pour répondre à vos questions, évaluer votre situation et vous proposer un plan de traitement personnalisé — que ce soit à distance ou directement en clinique à Tunis.